Thông tin thuốc tháng 10/2020
Ngộ độc thuốc gây tê (local anesthetic systemic toxicity - LAST) là phản ứng có hại nghiêm trọng, có thể gây tử vong cho bệnh nhân. Phản ứng này đã được ghi nhận nhiều trong y văn và trong cơ sở dữ liệu về báo cáo phản ứng có hại của thuốc tại Việt Nam và trên thế giới. Tại Việt Nam, Cơ sở dữ liệu Quốc gia về ADR năm 2018 cũng đã ghi nhận 123 báo cáo liên quan đến các thuốc gây tê, trong đó nhiều bệnh nhân có biểu hiện phản ứng trên thần kinh (chóng mặt, choáng váng, đau đầu, kích động, lơ mơ, nói nhảm, tay chân quờ quạng) và tim mạch (mạch nhanh, tụt huyết áp, trụy tim mạch). Gần đây nhất vào cuối năm 2019 có 03 trường hợp xảy ra tai biến có liên quan đến ngộ độc thuốc gây tê sau khi tiêm bupivacain vào tủy sống, trong đó có 02 trường hợp đã tử vong.
- 1. Dược động học của thuốc gây tê
Tất cả các thuốc gây tê đều có vòng thơm kỵ nước và nhóm amin thân nước. Chuỗi trung gian có thể chứa liên kết ester hoặc amid. Các đặc tính hóa lý của thuốc gây tê giải thích cho sự khác biệt về dược động học giữa các thuốc này khi sử dụng trên lâm sàng[1].
- pKa là yếu tố quan trọng ảnh hưởng đến thời gian khởi phát tác dụng của thuốc. pKa thấp thể hiện tỷ lệ thuốc ở dạng không ion hoá cao hơn[1,2], vì vậy thuốc có thể vượt qua màng tế bào thân lipid đến vị trí đáp ứng và khởi phát tác dụng nhanh hơn.
- Tính thân dầu tương quan với hiệu lực của thuốc. Màng tế bào thần kinh có cấu trúc lipoprotein nên thuốc có tính thân dầu sẽ có khả năng thâm nhập qua màng tế bào thần kinh tốt hơn[1,2].
- Liên kết với protein của thuốc chủ yếu với a-1 acid glycoprotein (AAG), ngoài ra còn có albumin và protein mô. Thuốc có ái lực gắn với protein càng cao sẽ làm giảm nồng độ thuốc tự do trong máu, dẫn đến kéo dài thời gian duy trì tác dụng[1,2].
Thời gian tác dụng của các thuốc gây tê rất khác nhau, liên quan đến mức độ hòa tan trong lipid và cấu trúc hóa học của thuốc. Chloroprocain và procain là các thuốc gây tê có tác dụng ngắn; lidocain có tác dụng trung bình; bupivacain, ropivacain, levobupivacain thường có tác dụng dài hơn.
|
Thuốc gây tê |
Thời gian khởi phát tác dụng |
Thời gian gây tê |
Thời gian giảm đau |
Liều tối đa * |
|
2% lidocain |
10 – 20 |
2 – 5 |
3 – 8 |
4,5/7 |
|
0,2% ropivacain |
15 – 30 |
N/A |
5 – 16 |
3/3,5 |
|
0,5% ropivacain |
15 – 30 |
4 – 12 |
5 – 24 |
3/3,5 |
|
0,25% bupivacain |
15 – 30 |
N/A |
5 – 26 |
2,5/3 |
|
0,5% bupivacain (+epi) |
15 – 30 |
5 – 15 |
6 – 30 |
2,5/3 |
Nguồn: Gadsen J. Local Anesthetics: Clinical Pharmacology and Rational Selection. The New York School of Regional Anesthesia website, October 2013.
* Liều tối đa lấy từ các hướng dẫn chung về xâm nhập mô, phong bế thần kinh hoặc tiêm ngoài màng cứng. Độc tính toàn thân có thể xảy ra với liều thấp hơn mức khuyến cáo, đặc biệt khi tiêm vào lòng mạch. Liều vượt quá mức tối đa khuyến cáo đã được sử dụng mà không có độc tính. Các khuyến cáo này không tính đến vị trí tiêm, tỷ lệ dùng thuốc hoặc sự hiện diện của các yếu tố nguy cơ gây độc toàn thân (rối loạn chức năng thận hoặc gan, suy tim, mang thai hoặc tuổi cao).
Trong cơ thể, thời gian tác dụng của một thuốc gây tê rất khác nhau và bị ảnh hưởng bởi nhiều yếu tố bao gồm: nồng độ thuốc, liên kết protein, chuyển hóa của thuốc, tình trạng mô cục bộ và vị trí tiêm. Ví dụ, thời gian gây tê tủy sống bằng bupivacain khoảng 2,5 giờ, trong khi tiêm một lần vào đám rối thần kinh cánh tay có thể gây tê từ 5 – 15 giờ và giảm đau lên đến 30 giờ.
- 2. Sự khác biệt về độc tính giữa các thuốc gây tê cục bộ
Tất cả các loại thuốc gây tê đều có khả năng gây LAST. Độc tính trên tim và mối quan hệ giữa độc tính trên tim mạch và độc tính trên hệ thần kinh trung ương khác nhau giữa các thuốc gây tê. Bupivacain là chất gây độc tính trên tim nhiều nhất, tiếp theo là levobupivacain, ropivacain và lidocain.
- Thuốc gây tê nhóm amid - Ropivacain và levobupivacain, được bào chế ở dạng đồng phân S gần như tinh khiết. Trong khi bupivacain là dạng hỗn hợp của đồng phân R và đồng phân S, trong đó đồng phân S có tác dụng điều trị còn đồng phân R lại thể hiện độc tính, đặc biệt là độc tính trên tim mạch[10]. Vì vậy, ropivacain và levobupivacain ít gây độc tính trên tim[3,4] và ít gây ra các triệu chứng trên hệ thần kinh trung ương[5] hơn so với bupivacain.
Bupivacain có tác dụng kéo dài nên thường được sử dụng trong gây tê tủy sống. Tuy nhiên, bupivacain có ái lực với kênh Na hơn lidocain nên phân giải chậm hơn. Ngoài ra, bupivacain còn liên kết mạnh với protein huyết tương nên việc hồi sức tim khó và kéo dài hơn[11]. Việc sử dụng ropivacain và levobupivacain có thể giúp giảm độc tính trên tim, nhưng không loại trừ được khả năng gây LAST, đặc biệt khi dùng ở liều cao.
Các thuốc gây tê có thể có tác dụng cụ thể trên tim như lidocain và mepivacain chủ yếu ảnh hưởng đến sự co bóp, trong khi bupivacain và ropivacain có xu hướng gây loạn nhịp tim nhiều hơn[6].
- Thuốc gây tê nhóm ester - Chloroprocain là một loại thuốc gây tê nhóm ester có tác dụng ngắn được chuyển hóa bởi các cholinesterase trong huyết tương, và có thể được sử dụng để gây tê ngoài màng cứng và phong bế thần kinh ngoại biên. Thời gian bán hủy của chloroprocain trong huyết tương rất ngắn nên có thể an toàn nếu xảy ra tình trạng tiêm nhầm thuốc vào lòng mạch hoặc thuốc bị hấp thu toàn thân.
- 3. Độc tính liên quan đến LAST
Biểu hiện lâm sàng của LAST rất khác nhau, thường bao gồm các dấu hiệu và triệu chứng ban đầu của kích thích thần kinh trung ương (tê quanh miệng, vị giác kim loại, thay đổi trạng thái tâm thần hoặc lo lắng, thay đổi thị giác, chứng giật cơ và cuối cùng là co giật), tiếp theo là ức chế thần kinh trung ương (buồn ngủ, hôn mê và suy hô hấp). Các dấu hiệu và triệu chứng trên tim mạch có thể xảy ra cùng hoặc sau các triệu chứng trên thần kinh trung ương, tuy nhiên cũng có thể xảy ra đơn lẻ; bao gồm tăng huyết áp hoặc hạ huyết áp, nhịp tim nhanh hoặc nhịp tim chậm, sau đó là loạn nhịp thất và/hoặc vô tâm thu. Các tác động trên tim mạch của các thuốc gây tê rất phức tạp và chưa được hiểu hoàn toàn[12].
- 4. Yếu tố nguy cơ trên phụ nữ mang thai
Phụ nữ mang thai đặc biệt là mang thai đủ tháng có thể tăng nguy cơ bị ngộ độc thuốc tê vì một số lý do:
- Thay đổi nội tiết tố có thể làm tăng độ nhạy cảm với mô thần kinh[7] và tăng tác dụng ức chế màng tim của bupivacain vì vậy góp phần làm tăng độc tính của bupivacain[8].
- Nồng độ a-1 acid glycoprotein (AAG) và albumin giảm có thể làm tăng nồng độ thuốc tự do trong huyết tương của một số thuốc gây tê[9].
- Tăng cung lượng tim trong thời kỳ mang thai có thể làm thuốc gây tê hấp thu nhanh sau khi tiêm. Tắc tĩnh mạch ngoài màng cứng cũng có thể làm tăng hấp thu thuốc khi gây tê ngoài màng cứng[12].
- Hoạt động pseudocholinesterase kém hơn trong thời kỳ mang thai có thể làm giảm chuyển hóa chloroprocain và về mặt lý thuyết sẽ làm tăng thời gian của một biến cố LAST nếu xảy ra[12].
Nguy cơ bị ngộ độc thuốc tê cao hơn ở phụ nữ mang thai vì vậy cần giảm liều thuốc khi sử dụng trên đối tượng bệnh nhân này. Liều tối đa của thuốc gây tê nên dựa trên khối lượng cơ (LBW) hơn là trọng lượng cơ thể thực tế (TBW)[12].
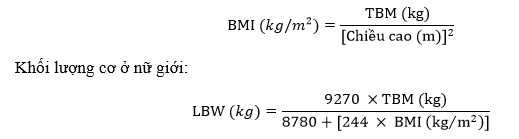
- 5. Kết luận
Ngộ độc thuốc gây tê là phản ứng có hại nghiêm trọng và có thể gây tử vong cho bệnh nhân. Tuy nhiên, phản ứng này chưa được các nhân viên y tế chú ý đúng mức. Các biện pháp phòng ngừa có thể làm giảm nguy cơ ngộ độc thuốc gây tê bao gồm dùng thuốc gây tê ở liều thấp nhất có hiệu quả, sử dụng liều test nội mạch và dùng liều nhỏ tăng dần trong khoảng liều điều trị[11].
Tài liệu tham khảo
- Lirk P, Picardi S, Hollmann MW. Local anaesthetics: 10 essentials. Eur J Anaesthesiol. 2014 Nov;31(11):575-85.
- Wolfe RC, Spillars A. Local Anesthetic Systemic Toxicity: Reviewing Updates From the American Society of Regional Anesthesia and Pain Medicine Practice Advisory. J Perianesth Nurs. 2018 Dec;33(6):1000-1005.
- Bardsley H, Gristwood R, Baker H, Watson N, Nimmo W. A comparison of the cardiovascular effects of levobupivacaine and rac-bupivacaine following intravenous administration to healthy volunteers. Br J Clin Pharmacol. 1998 Sep;46(3):245-9.
- Scott DB, Lee A, Fagan D, Bowler GM, Bloomfield P, Lundh R. Acute toxicity of ropivacaine compared with that of bupivacaine. Anesth Analg. 1989 Nov;69(5):563-9.
- Knudsen K, Beckman Suurküla M, Blomberg S, Sjövall J, Edvardsson N. Central nervous and cardiovascular effects of i.v. infusions of ropivacaine, bupivacaine and placebo in volunteers. Br J Anaesth. 1997 May;78(5):507-14.
- Wolfe JW, Butterworth JF. Local anesthetic systemic toxicity: update on mechanisms and treatment. Curr Opin Anaesthesiol. 2011 Oct;24(5):561-6.
- Butterworth JF 4th, Walker FO, Lysak SZ. Pregnancy increases median nerve susceptibility to lidocaine. Anesthesiology. 1990 Jun;72(6):962-5.
- Moller RA, Datta S, Fox J, Johnson M, Covino BG. Effects of progesterone on the cardiac electrophysiologic action of bupivacaine and lidocaine. Anesthesiology. 1992 Apr;76(4):604-8.
- Tsen LC, Tarshis J, Denson DD, Osathanondh R, Datta S, Bader AM. Measurements of maternal protein binding of bupivacaine throughout pregnancy. Anesth Analg. 1999 Oct;89(4):965-8.
- Pinder, Amanda. (2006). Complications of obstetric anaesthesia. Current Anaesthesia & Critical Care. 17. 151–162.
- Manuel, P. and D.M. Ronald (2017). Basics of Anesthesia E-Book, 7th Edition. Elsevier Health Sciences.
https://www.uptodate.com/contents/local-anesthetic-systemic-toxicity
TỔ TRƯỞNG HỘI ĐỒNG THUỐC VÀ ĐIỀU TRỊ
ĐƠN VỊ THÔNG TIN THUỐC
BS.CKII. Trần Ngọc Hải TS.BS. Lê Quang Thanh



