Nhau cài răng lược yếu tổ nguy cơ & biến chứng thường gặp
BS.CKII Nguyễn Bá Mỹ Nhi
Nhau cài răng lược (NCRL) là một biến chứng hiếm gặp của thai kỳ có khả năng đe dọa tính mạng mẹ và thai nhi. Nghiên cứu “Kết cục thai kỳ NCRL tại BV Từ Dũ” của TS.BS Lê Thị Thu Hà và cộng sự cho thấy, tần suất NCRL tăng 7 lần trong 34 năm qua. NCRL chiếm khoảng 1/7000 trường hợp sinh (1977) và đến năm 2011 là 1/1100 trường hợp.
 |
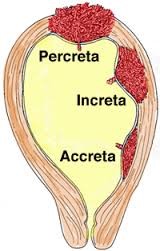 |
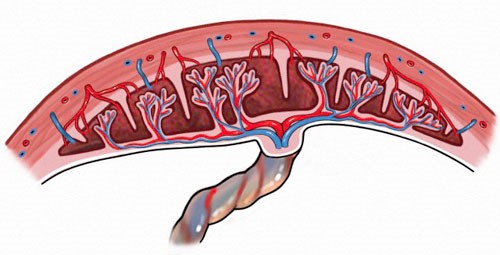
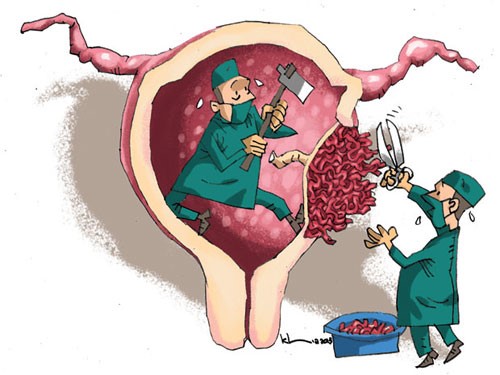
NCRL là sự bám bất thường hoặc xâm lấn một phần hay toàn bộ bánh nhau vào lớp cơ tử cung. Việc chẩn đoán trước sanh cực kỳ quan trong, nhằm chuẩn bị tốt nhất cũng như dự phòng mọi tình huống xảy ra biến chứng phức tạp trong và sau mổ: mất máu nhiều, nguy cơ tổn thương ruột, bàng quang, niệu quản …. diễn tiến nặng như suy đa cơ quan, hội chứng Sheehen và tử vong. Nghiên cứu hồi cứu 46 trường hợp NCRL trong năm 2011 tại bệnh viện Từ Dũ, ghi nhận lượng máu mất trong cuộc mổ trung bình là 1800ml, trường hợp mất nhiều nhất là 3800ml. Lượng máu truyền trung bình là 7 đơn vị hồng cầu lắng, nhiều nhất là 24 đơn vị, cắt tử cung là 32/46 (69.6%) trường hợp. Tổn thương bàng quang 1/46 (2.2%) trường hợp.
Thai phụ có nhiều yếu tố nguy cơ bị NCRL do nhau tiền đạo, vết mổ cũ (một hoặc nhiều lần) và tỉ lệ NCRL sẽ gia tăng ở những trường hợp có sự kết hợp của 2 yêu tố trên. Ngoài ra nạo phá thai nhiều lần, mẹ lớn tuổi, cũng là một trong các yếu tố nguy cơ của NCRL.
Phương tiện chẩn đoán NCRL là siêu âm, siêu âm Doppler màu, MRI. Siêu âm là phương tiện cận lâm sàng đầu tay để đánh giá NCRL ở thai phụ có yếu tố nguy cơ cao. Siêu âm có vai trò quan trọng trong tầm soát và chẩn đoán có NCRL, giúp lên kế hoạch phẫu thuật kịp thời để có kết cục thai kỳ tốt nhất cho mẹ và thai. MRI rất có giá trị chẩn đoán NCRL, cho thấy ranh giới giữa nhau và cơ tử cung bình thường, tốt hơn siêu âm.
Tại bệnh viện Từ Dũ, tầm soát NCRL ở những thai kỳ có yếu tố nguy cơ, như nhau tiền đạo trên thai phụ có vết mổ cũ (một hoặc nhiều lần), tiền sử nạo
 |
hút thai nhiều lần … đã trở thành thường qui. Các trường hợp NCRL được theo dõi tại Khoa Sản A, bác sĩ tư vấn tất cả các yêu tố nguy cơ xảy ra trong và sau mổ, lựa chọn thời điểm mổ hợp lý (34 tuần) sau khi hỗ trợ phổi thai, khám tiền mê, dự trù máu, đặt sonde JJ….mọi chuẩn bị này nhằm mang lại một kết cục thai kỳ tốt nhất, hạn chế thấp nhất các tai biến cho mẹ và thai. Để giảm thiểu nguy cơ bị NCRL, cần chỉ định mổ lấy thai phù hợp, chủ động trong kế hoạch hóa gia đình, tránh nạo hút thai....
Tài liệu tham khảo
1. Nguyễn Thị Bích Ty, Lê Thị Thu Hà, Tô Hoài Thư, Đỗ Trung Hiếu, Kết cục thai kỳ nhau cài răng lược tại Bệnh Viện Từ Dũ. 2011.
2. Kenneth J. Leveno F. Gary Cunningham, Steven L. Bloom, Williams Obstetrics. 24th ed. 2014: McGraw-Hill Education.
3. Practice Committee on Obstetric, Committee opinion no. 529: placenta accreta. Obstet Gynecol, 2012. 120(1): p. 207-11.



